- 健康診断で血糖値やHbA1cが高いと言われた
- 糖尿病の薬を飲んでいるが、このままでよいのか不安
- 将来インスリン注射になるのではないかと心配している
- 糖尿病の合併症や透析、失明が怖い
- ただ薬を出すだけでなく、体の状態をきちんと見てほしい
当院でしたら、上記の疑問、悩みが解決できるかもしれません。
「糖尿病と言われたけれど、まだ症状がないから大丈夫」
「薬を飲めば、とりあえず血糖値は下がるから安心」
そう思って、糖尿病をなんとなく放置していませんか?
実は糖尿病治療で本当に大切なのは、単に血糖値やHbA1cを下げることだけではありません。
糖尿病が長く続くと、膵臓の中にあるβ細胞という細胞が疲弊し、インスリンを出す力がだんだん落ちていくことがあります。
2型糖尿病では、β細胞の量が減少し、細胞死が増えていることも報告されています。(※1)
今回は、糖尿病を放置すると、なぜインスリン注射が必要になることがあるのか。
そして、当院がなぜHbA1cだけでなく、膵臓の余力を意識して治療を考えているのかを、できるだけわかりやすく解説します。
糖尿病を放置するとインスリン注射になる?膵臓の余力を守る治療を医師が解説
皆さん、こんにちは。
あまが台ファミリークリニック院長の細田俊樹です。
私はプライマリ・ケア、総合診療を専門に、医師として25年目になります。また、日本糖尿病学会正会員として、年間約5,000人の糖尿病の患者さんを診察しています。
日々の診療で、患者さんからよく聞かれる質問があります。

先生、糖尿病って進むとインスリン注射になるんですか?
この質問に対する答えは、「必ずそうなるわけではありません。
ただし、放置するとインスリンを出す力が弱くなり、注射が必要になることはあります」です。
ここを正しく理解していただくことが、将来の合併症を防ぐ第一歩になります。
目次
糖尿病治療の本当の目的は「数値を下げること」だけではありません
糖尿病治療というと、多くの方はHbA1cや血糖値を思い浮かべると思います。
もちろん、HbA1cはとても大事です。
しかし、HbA1cだけを見て「高いから薬を増やしましょう」「下がったから大丈夫です」と考えるだけでは、糖尿病の本質を見落とすことがあります。
糖尿病治療で本当に見ていきたいのは、次の3つです。
- 血糖値がどのくらい高いのか
- なぜ血糖値が高くなっているのか
- 膵臓にインスリンを出す余力がどのくらい残っているのか
同じHbA1c 8.5%でも、背景は人によって違います。
食事や飲み物の影響が大きい方もいます。
運動不足や内臓脂肪が原因でインスリンが効きにくくなっている方もいます。
一方で、すでに膵臓のインスリン分泌力がかなり落ちている方もいます。

つまり、数字だけを見ても、その人の糖尿病の状態はわかりきらないのです。
ここで大事になるのが、「膵臓の余力」という視点です。
膵臓のβ細胞とは?インスリンを作る大切な工場です
膵臓の中には、血糖値を下げるホルモンであるインスリンを作る細胞があります。
それが「β細胞」です。
難しく聞こえるかもしれませんが、イメージとしては、体の中にある「インスリン工場」だと思ってください。
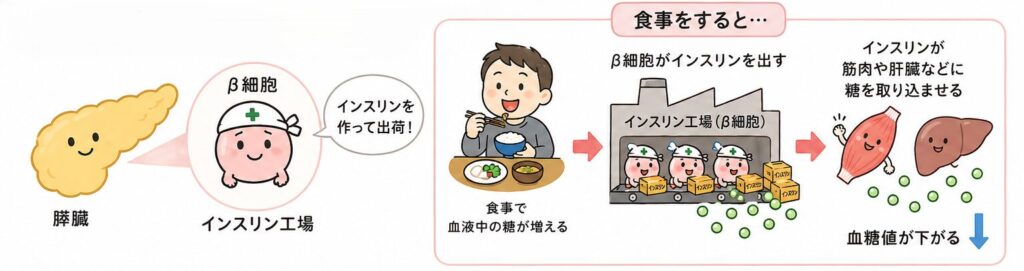
食事をすると、血液中の糖が増えます。
すると膵臓のβ細胞がインスリンを出し、血液中の糖を筋肉や肝臓などに取り込ませます。
この働きによって、血糖値は下がります。
しかし、血糖値が高い状態が長く続くと、このインスリン工場は休む暇がなくなります。
毎日、朝から晩まで大量注文が入る工場のように、β細胞はインスリンを作り続けなければいけません。
糖毒性とは何か
血糖値が高い状態が続くと、膵臓のβ細胞の働きがさらに悪くなることがあります。
このように、高血糖そのものが体に悪影響を与える状態を「糖毒性」と呼びます。
糖毒性が続くと、インスリンが出にくくなり、さらに血糖値が上がりやすくなります。
つまり、悪循環です。
- 血糖値が高い
- 膵臓が無理をしてインスリンを出す
- β細胞が疲れる
- インスリンが出にくくなる
- さらに血糖値が上がる
この流れが続くと、最終的には飲み薬だけでは血糖値を十分に下げにくくなることがあります。
だからこそ、糖尿病は「症状がないから大丈夫」ではなく、早い段階で血糖値を整え、膵臓の負担を減らすことが大切です。
糖尿病を放置すると、なぜインスリン注射が必要になるのか
インスリン注射と聞くと、多くの患者さんは不安になります。
「一度始めたら一生やめられないのでは」
「糖尿病が末期ということですか」
「自分の努力が足りなかったということですか」
こう感じる方も少なくありません。
そのお気持ちは、とても自然です。
ただ、インスリン注射は「罰」ではありません。
膵臓から出るインスリンが足りない場合に、外から補う治療です。
糖尿病を長く放置し、β細胞の働きが大きく低下すると、自分の体だけでは十分なインスリンを出せなくなることがあります。
その状態になると、食事療法や運動療法、飲み薬だけでは血糖値を十分にコントロールできないことがあります。
その場合、インスリン注射が必要になることがあります。
しかし、ここで誤解しないでください。
インスリン注射は「最後の手段」だけではありません。
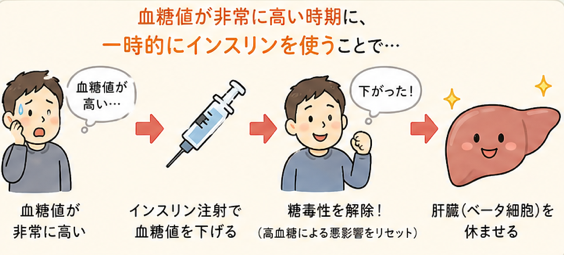
血糖値が非常に高い時期に、一時的にインスリンを使って血糖値を下げることで、糖毒性を解除し、膵臓を休ませる目的で使うこともあります。
つまり、インスリンは「膵臓を守るための治療」になることもあるのです。
合併症が怖い理由は、血管が傷ついていくからです
糖尿病が怖いのは、血糖値という数字が高いことそのものではありません。
本当に怖いのは、高血糖が長く続くことで、全身の血管が傷ついていくことです。
血管は、体中に酸素や栄養を届ける道路のようなものです。
糖尿病の三大合併症
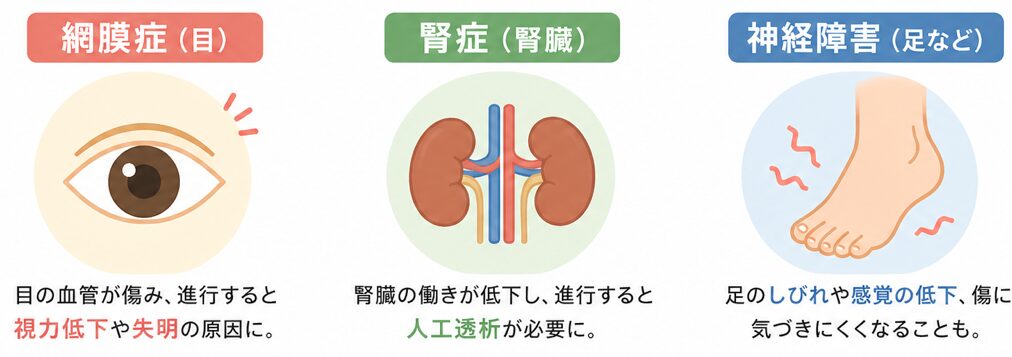
糖尿病の代表的な合併症には、次の3つがあります。
- 糖尿病網膜症:目の奥の血管が傷み、進行すると視力低下や失明につながることがあります
- 糖尿病腎症:腎臓の働きが低下し、進行すると人工透析が必要になることがあります
- 糖尿病神経障害:足のしびれ、感覚低下、痛み、足の傷に気づきにくい状態につながることがあります
さらに、太い血管が傷つくと、心筋梗塞や脳卒中のリスクも高くなります。
大規模研究であるUKPDSでは、2型糖尿病において血糖をしっかり管理することで、細小血管合併症のリスクを減らせることが示されています。(※2)
つまり、糖尿病治療は「今の数値を下げるため」だけではありません。
10年後、20年後に、目を守る、腎臓を守る、足を守る、心臓や脳を守るための治療です。
当院では、HbA1cだけでなく「膵臓の余力」も意識します
当院の糖尿病診療では、血糖値やHbA1cだけでなく、患者さんの体の状態をできるだけ立体的に見ていくことを大切にしています。
特に必要に応じて確認するのが、膵臓からどれくらいインスリンが出ているかという視点です。
その評価に役立つ検査の一つが、Cペプチドです。
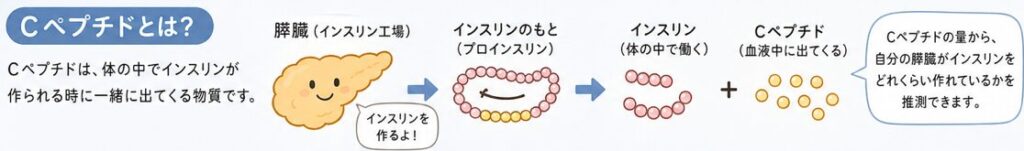
Cペプチドとは何か
Cペプチドは、体の中でインスリンが作られる時に一緒に出てくる物質です。
簡単にいうと、自分の膵臓がインスリンをどれくらい作れているかを推測する手がかりになります。
Cペプチドは、内因性インスリン分泌、つまり自分の体が作るインスリンの量を評価する指標として使われます。(※3)
ただし、Cペプチドはすべての糖尿病患者さんに毎回必要な検査ではありません。
糖尿病のタイプがはっきりしない場合、インスリン分泌能を確認したい場合、治療方針を考えるうえで必要な場合など、状況に応じて使う検査です。
このように、単にHbA1cを見て薬を出すのではなく、「この方の膵臓はまだ頑張れる状態なのか」「すでにかなり疲れているのか」を考えることが、治療方針を決めるうえで大切になります。
薬の選び方も「膵臓を守る」という視点が大切です
糖尿病の薬には、いろいろな種類があります。
血糖値を下げる薬、インスリンの効きをよくする薬、尿から糖を出す薬、食欲や体重に関係する薬、インスリン分泌を促す薬など、作用はさまざまです。
大切なのは、「どの薬が一番強いか」ではありません。
その患者さんの状態に合っているかどうかです。
たとえば、内臓脂肪が多く、インスリンが効きにくいタイプの方には、体重や生活習慣の改善を含めた治療が重要になります。
一方で、膵臓のインスリン分泌能がかなり落ちている方に、無理にインスリンを出させるような治療だけを続けると、十分な効果が得られないことがあります。
また、血糖値が非常に高く、糖毒性が強い場合には、早めに血糖を改善することが必要です。
患者さんからすると、「薬を増やされた」「注射を勧められた」と不安になるかもしれません。
しかし、医師側から見ると、それは単に数値を下げるためではなく、膵臓を休ませ、将来の合併症を防ぐための提案であることがあります。
「まだ症状がないから大丈夫」と思っている方へ
 糖尿病の難しいところは、初期には症状がほとんどないことです。
糖尿病の難しいところは、初期には症状がほとんどないことです。
痛くない。
かゆくない。
生活もできている。
だから、つい受診を先延ばしにしてしまいます。
そのお気持ちはよくわかります。
仕事が忙しい方、家族のことを優先してしまう方、自分のことは後回しになってしまう方も多いと思います。
しかし、糖尿病は「症状が出たら始まる病気」ではありません。
症状がない間にも、血管や神経、腎臓、目に少しずつ影響が出ていることがあります。
米国糖尿病学会の診断基準でも、典型的な高血糖症状がある場合には、随時血糖200mg/dL以上が糖尿病診断の基準の一つとされています。一方で、症状がない場合でも、HbA1cや空腹時血糖などの検査で診断されることがあります。(※4)
つまり、症状だけで糖尿病の有無や重症度を判断するのは危険です。
健診で血糖値やHbA1cを指摘された方は、症状がなくても一度相談してください。
受診をおすすめしたい方
次のような方は、一度、糖尿病内科や内科で相談することをおすすめします。
- 健康診断で血糖値が高いと言われた
- HbA1cが高い、または要再検査と言われた
- 家族に糖尿病の方がいる
- 最近、喉が渇く、尿が多い、体重が減るなどの症状がある
- 糖尿病の薬を飲んでいるが、今の治療でよいのか不安
- 将来インスリン注射や透析になるのではないかと心配している
- 食事や運動について具体的に相談したい
糖尿病は、早く見つけて、早く向き合えば、将来の合併症を防ぎやすい病気です。
逆に、何年も放置してしまうと、治療の選択肢が限られてくることがあります。
だからこそ、「まだ大丈夫」と先延ばしにするよりも、今の状態を確認することが大切です。
まとめ:糖尿病治療は、あなたの膵臓を守る治療です
糖尿病治療の目的は、単にHbA1cを下げることだけではありません。
本当に大切なのは、あなた自身の膵臓を守り、将来の合併症を防ぐことです。
膵臓のβ細胞は、血糖値を下げるためにインスリンを作っています。
しかし、高血糖が長く続くと、β細胞は疲弊し、インスリンを出す力が落ちていくことがあります。
その結果、飲み薬だけでは血糖値が下がりにくくなり、インスリン注射が必要になることもあります。
ただし、早めに血糖値を整え、生活習慣を見直し、必要に応じて適切な薬を選ぶことで、膵臓の負担を減らし、合併症を防ぐことが期待できます。
「今の自分の膵臓はどのくらい余力があるのか」
「今の治療を続けていて本当に大丈夫なのか」
「インスリン注射になる前に、できることはないのか」
そう感じている方は、一人で悩まず、ぜひ一度ご相談ください。
関連ブログ




参考文献
- ※1 Butler AE, et al. Beta-cell deficit and increased beta-cell apoptosis in humans with type 2 diabetes. Diabetes. 2003. 2型糖尿病ではβ細胞量が減少し、β細胞アポトーシスが増加していることを報告しています。
- ※2 UK Prospective Diabetes Study Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment. Lancet. 1998. 強化血糖管理により細小血管合併症リスクが低下することを示した代表的研究です。
- ※3 Leighton E, et al. A Practical Review of C-Peptide Testing in Diabetes. Diabetes Therapy. 2017. Cペプチドが内因性インスリン分泌を反映する検査であることを整理したレビューです。
- ※4 American Diabetes Association Professional Practice Committee. Standards of Care in Diabetes 2026: Diagnosis and Classification of Diabetes. 糖尿病の診断基準として、典型的な高血糖症状がある場合の随時血糖200mg/dL以上などが示されています。



