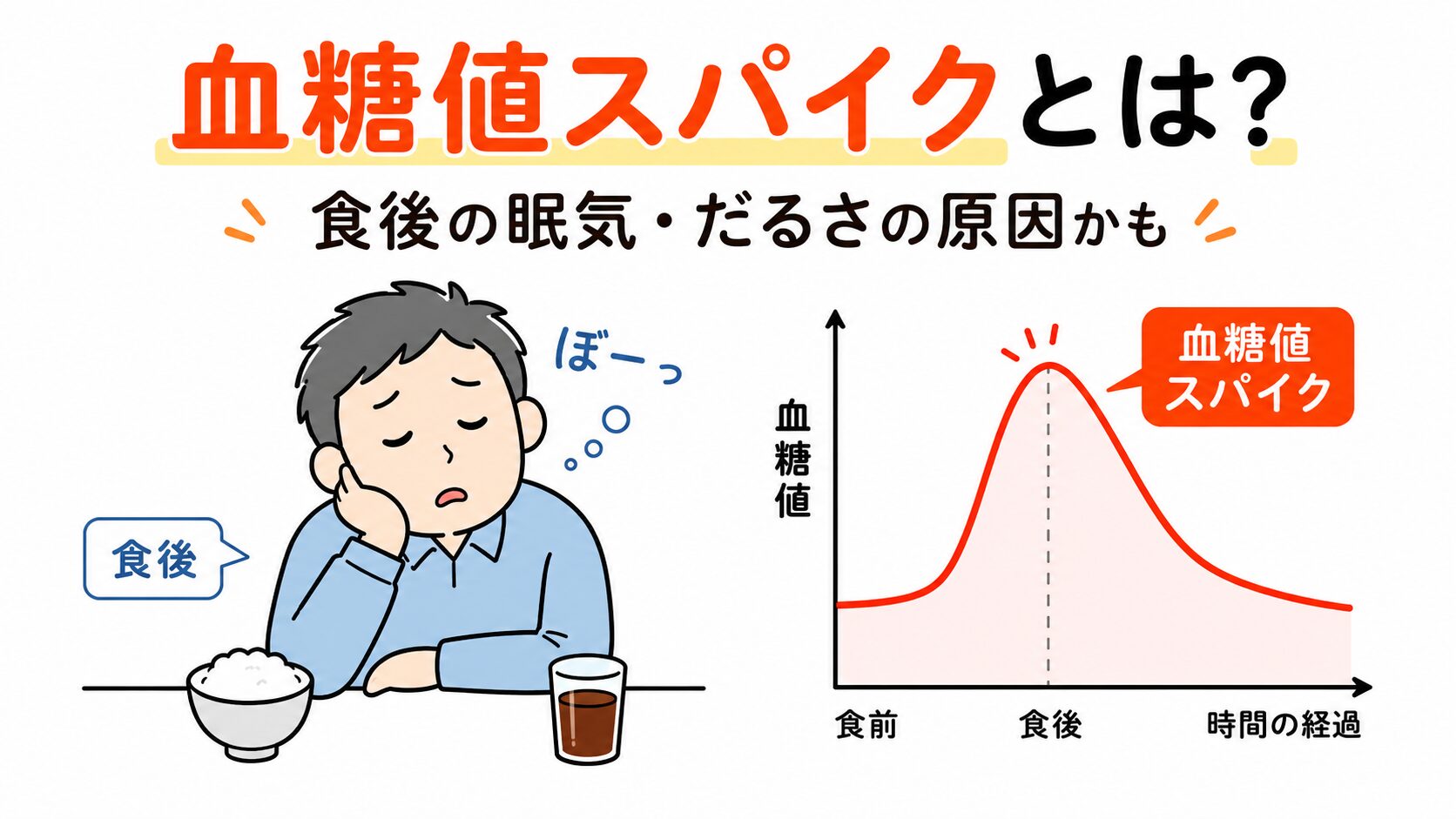
食後に強い眠気が出る。
昼食後に頭がぼーっとして、仕事や家事に集中できない。
食べた後にだるくなり、「年齢のせいかな」「疲れているだけかな」と思っている。
このようなことで悩んでいませんか?
- 食後に強い眠気が出る
- 昼食後に集中力が落ちる
- 食後にだるさや疲労感が強くなる
- 健康診断では大きな異常がないのに、血糖値が気になる
- 家族に糖尿病の人がいて、自分も心配している
- HbA1cは高くないのに、食後の血糖値が気になる
当院でしたら、上記の疑問、悩みが解決できるかもしれません。
食後の眠気やだるさは、睡眠不足、疲労、ストレス、食べ過ぎなどでも起こります。
ただ、その背景に「血糖値スパイク」や「食後高血糖」が隠れていることがあります。
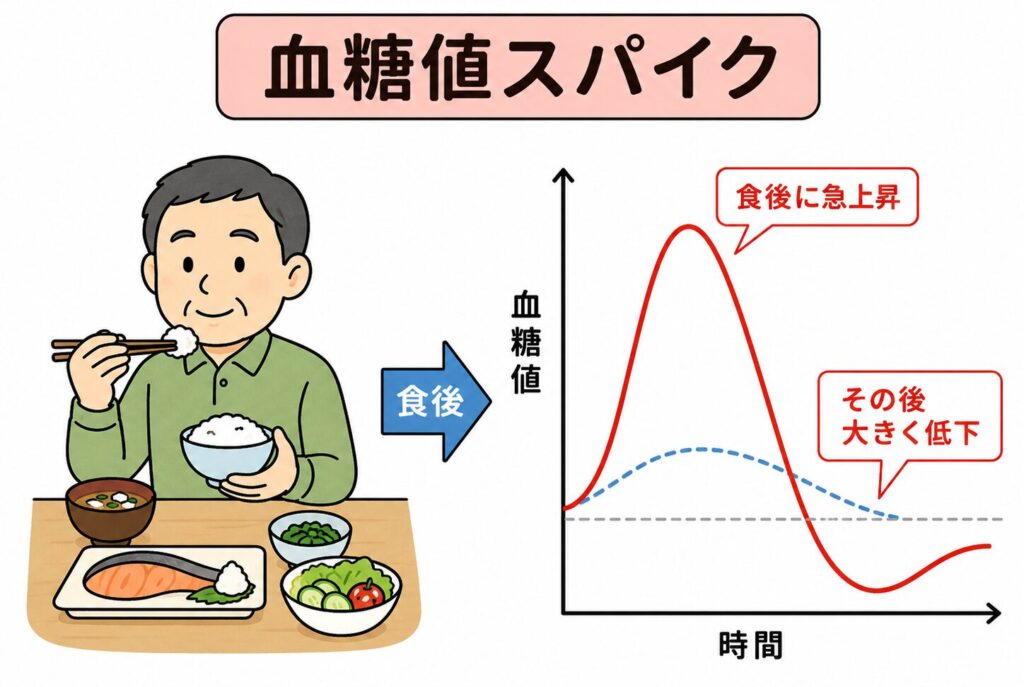
血糖値スパイクとは、食後に血糖値が急上昇し、その後大きく変動する状態を指す言葉です。
医学的には「食後高血糖」や「血糖変動」と関連して考えられます。
この記事では、血糖値スパイクとは何か、なぜ食後に眠気やだるさが出るのか、どのように対策すればよいのかを、医師の立場からわかりやすく解説します。
目次
血糖値スパイクとは?眠気・だるさが出る人に多い原因と対策を医師が解説
皆さん、こんにちは。
あまが台ファミリークリニック院長の細田です。

私はプライマリ・ケア、総合診療を専門に、医師として25年目になります。
また日本糖尿病学会の正会員として、年間約5,000人の糖尿病の患者さんを診察しています。
診察室では、次のような相談を受けることがあります。
「食後にだるくなるのは糖尿病のせいですか?」
「健診では軽い異常と言われた程度ですが、血糖値スパイクが心配です」
こうした症状がある方にまずお伝えしたいのは、食後の眠気やだるさだけで糖尿病と決めつけることはできない、ということです。
一方で、食後の血糖値が大きく上がっている方、いわゆる食後高血糖が隠れている方もいます。
特に、空腹時血糖値だけでは見つかりにくいタイプの血糖異常もあります。
健康診断で「空腹時血糖はそこまで悪くない」と言われても、食後の血糖値が大きく上がっていることがあるため注意が必要です。
血糖値スパイクとは何か?
血糖値スパイクとは、食後に血糖値が急激に上がり、その後大きく下がるような血糖値の変動を指す表現です。
医学的には「血糖値スパイク」という言葉だけで診断名が決まるわけではありません。実際の診療では、食後高血糖、糖尿病予備軍、糖尿病、反応性低血糖、血糖変動などを含めて考えます。
食事をすると、炭水化物は消化吸収されてブドウ糖となり、血液中に入ります。そのため、食後に血糖値が上がること自体は自然な反応です。
問題は、血糖値の上がり方が大きすぎる場合です。
日本糖尿病学会の診療ガイドラインでは、HbA1c 6.0%未満を目指す場合の目安として、空腹時血糖値110mg/dL未満、食後2時間血糖値140mg/dL未満に対応すると説明されています。(※1)
また、糖尿病診断の基準では、75g経口ブドウ糖負荷試験2時間値200mg/dL以上、随時血糖値200mg/dL以上、空腹時血糖126mg/dL以上、HbA1c 6.5%以上などが糖尿病型の判定に関わります。(※2)
つまり、食後の血糖値は「その時だけの数字」ではなく、糖尿病や糖尿病予備軍を見つけるうえでも重要な情報になります。
よくある誤解:空腹時血糖が正常なら大丈夫?
ここで、読者の方から次のような声が聞こえてきそうです。
「健康診断で空腹時血糖は正常と言われました。それなら大丈夫ではないですか?」
そのお気持ちはとてもよくわかります。
健診結果で「異常なし」と書かれていると、安心したくなりますよね。
ただ、空腹時血糖値だけでは、食後の血糖上昇を十分に把握できないことがあります。
例えば、朝食を抜いた状態では血糖値が正常でも、昼食や夕食の後に血糖値が大きく上がっている方がいます。このような場合、健康診断の空腹時血糖だけでは気づきにくいことがあります。
ですので、食後の眠気やだるさが続く方、家族歴がある方、HbA1cが少し高めの方、肥満や脂肪肝を指摘されている方は、食後高血糖も含めて確認する価値があります。
血糖値スパイクで眠気・だるさが出る理由
食後の眠気やだるさには、いくつかの原因があります。
大きく分けると、次のような要素が関係します。
- 食事量が多い
- 炭水化物に偏った食事をしている
- 血糖値が急に上がっている
- インスリンが多く分泌されて、その後血糖値が下がりすぎる
- 睡眠不足や睡眠時無呼吸症候群がある
- 昼食後の自然な眠気が強く出ている
血糖値が急に上がると、体は血糖値を下げるためにインスリンを分泌します。
このインスリンの働きによって血糖値は下がりますが、人によっては血糖値の上下が大きくなり、食後の眠気、だるさ、集中力低下につながることがあります。
また、食後に血糖値が大きく上がるような食事は、主食や甘い飲み物、菓子パン、麺類、丼ものなどに偏っていることがあります。
例えば、朝は菓子パンと甘いカフェラテ、昼は大盛りの麺類、夕方に甘いお菓子という生活が続くと、食後の血糖値が上がりやすくなります。
ただし、眠気だけで血糖値スパイクとは限りません
ここは大切なので、はっきりお伝えします。
食後に眠くなるからといって、必ず血糖値スパイクがあるとは限りません。
睡眠不足、睡眠時無呼吸症候群、過労、ストレス、うつ状態、貧血、甲状腺の病気、薬の影響などでも眠気やだるさは出ます。
特に、いびきが強い方、夜間に何度も目が覚める方、朝起きても疲れが取れない方は、睡眠時無呼吸症候群が背景にある場合もあります。

「食後に眠い=血糖値スパイク」と決めつけるのではなく、血糖値、睡眠、生活習慣、体重、肝機能、貧血などを総合的に確認することが大切です。
血糖値スパイクが起こりやすい人の特徴
血糖値スパイクや食後高血糖は、誰にでも起こり得ます。
ただし、次のような方は特に注意が必要です。
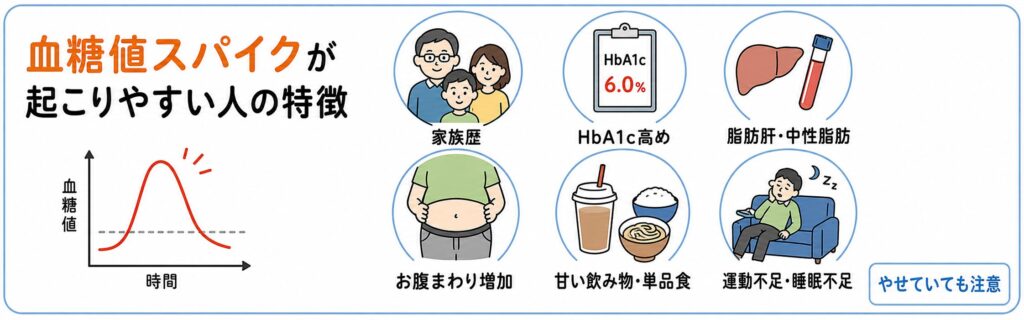
- 家族に糖尿病の人がいる
- 健診でHbA1cが高めと言われた
- 脂肪肝を指摘されている
- 中性脂肪が高い
- BMIが高い、またはお腹まわりが増えてきた
- 甘い飲み物を毎日飲んでいる
- 菓子パン、麺類、丼ものなど単品食が多い
- 運動習慣が少ない
- 睡眠不足やストレスが続いている
特に日本人は、欧米人と比べてインスリンを分泌する力が弱い方が少なくないと考えられています。
そのため、強い肥満がなくても、食後の血糖値が上がりやすい方がいます。
「自分は太っていないから糖尿病は関係ない」と思っている方でも、家族歴がある場合やHbA1cが少し高い場合は注意が必要です。
血糖値スパイクを放置すると何が問題なのか?
血糖値スパイクや食後高血糖で問題になるのは、単に「食後に眠い」ことだけではありません。
食後高血糖は、HbA1cにも影響します。
また、血糖値の変動が大きい状態は、血管への負担や酸化ストレス、炎症などと関連する可能性が指摘されています。(※3)
IDFの食後血糖管理ガイドラインでも、食後血糖とHbA1c、糖尿病アウトカムとの関係を踏まえ、食後高血糖を管理する重要性が示されています。(※4)
もちろん、1回食後に血糖値が高かっただけで、すぐ重大な病気になるという話ではありません。
ただ、食後高血糖が繰り返されている場合、将来的に糖尿病へ進行したり、血管への負担につながる可能性があります。
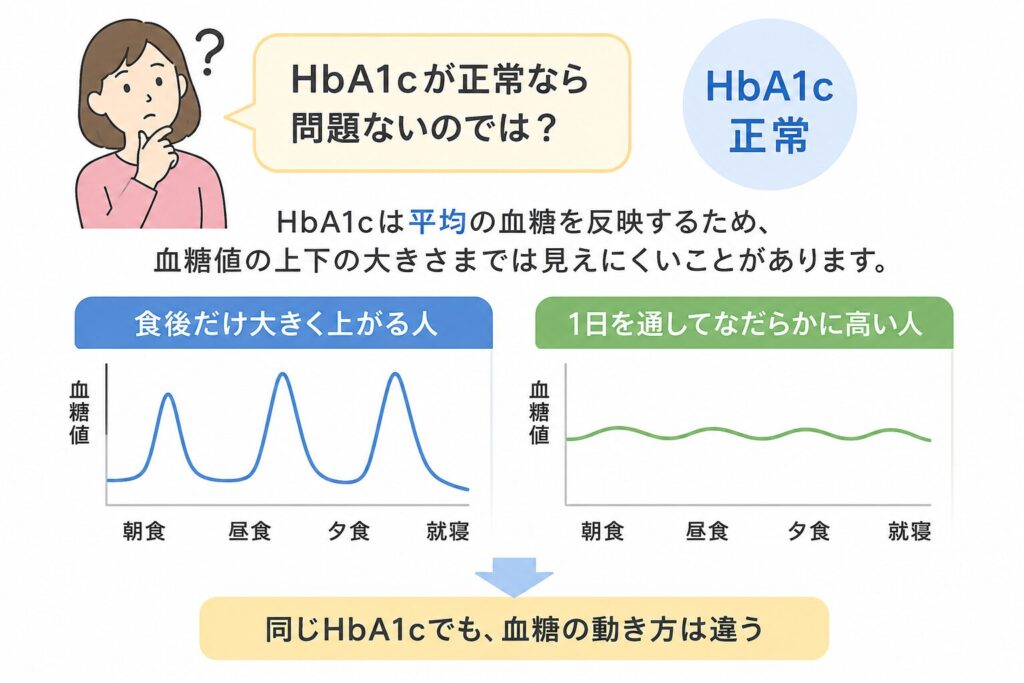
HbA1cが正常なら問題ないのでは?
「HbA1cが正常なら、血糖値スパイクは気にしなくていいのでは?」
このように思う方もいると思います。
確かに、HbA1cはとても重要な指標です。HbA1cは過去1〜2か月程度の血糖状態を反映するため、糖尿病の診断や治療評価でよく使われます。
ただ、HbA1cは平均値のような性質を持つため、血糖値の上下の大きさまでは見えにくいことがあります。
例えば、普段は低めでも食後だけ大きく上がる人と、1日を通してなだらかに高い人では、同じHbA1cでも血糖の動き方が違うことがあります。
そのため、症状や生活背景によっては、食後血糖や持続血糖モニタリングを確認することで、より具体的な対策につながることがあります。
血糖値スパイクを確認する方法
血糖値スパイクが心配な場合、確認方法はいくつかあります。
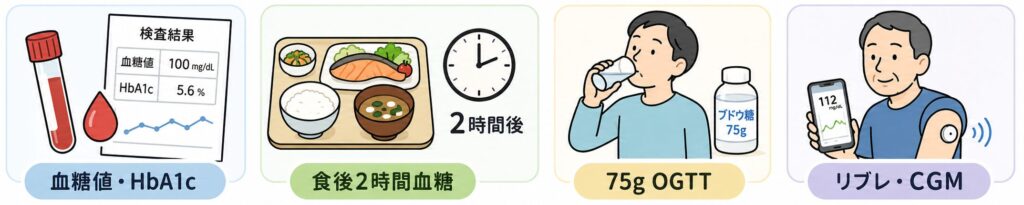
1. 血糖値とHbA1cを測る
まず基本になるのは、血糖値とHbA1cです。
空腹時血糖値、随時血糖値、HbA1cを確認することで、糖尿病や糖尿病予備軍の可能性を評価します。
日本糖尿病学会の診療ガイドラインでは、空腹時血糖126mg/dL以上、75g経口ブドウ糖負荷試験2時間値200mg/dL以上、随時血糖200mg/dL以上、HbA1c 6.5%以上などが糖尿病型の判定に関わります。(※2)
2. 食後2時間血糖を確認する
食後高血糖が疑われる場合、食後2時間の血糖値を確認することがあります。
食後2時間血糖値は、食後の血糖上昇を評価するうえで参考になります。
ただし、食事内容や食べた量によって数値は変わるため、医療機関で相談しながら確認することが大切です。
3. 75g経口ブドウ糖負荷試験を行う
糖尿病や糖尿病予備軍が疑われる場合、75g経口ブドウ糖負荷試験を行うことがあります。
これは、決められた量のブドウ糖を飲み、血糖値の変化を確認する検査です。
空腹時血糖だけではわかりにくい糖代謝異常を確認するのに役立ちます。
4. リブレ・CGMで血糖値の動きを見る
最近では、リブレなどの持続血糖モニタリング、いわゆるCGMによって、血糖値の動きを確認できる場合があります。
CGMでは、食事、運動、睡眠、間食などによって血糖値がどのように変化するかを、より直感的に把握しやすくなります。
例えば、次のようなことが見えやすくなります。
- 朝食後に血糖値が上がりやすい
- 昼食後に急上昇している
- 夜遅い食事で血糖値が下がりにくい
- 食後の散歩で血糖値が下がりやすい
- 甘い飲み物で血糖値が急上昇している
ただし、CGMは万能ではありません。測定値には誤差があり、医師の診断や血液検査の代わりになるものではありません。
大切なのは、数字に一喜一憂することではなく、「自分の生活の中で、どの場面で血糖値が上がりやすいのか」を知り、対策につなげることです。
食後の眠気・だるさ、血糖値スパイクが気になる方へ
「食後だけ血糖値が高いかもしれない」と感じている方は、まず正しい知識を持つことが大切です。糖尿病専用サイトでは、血糖値・HbA1c・生活習慣の見直しについて詳しく解説しています。受診をご希望の方は、糖尿病外来の予約ページからご相談ください。
血糖値スパイクを防ぐ食事のポイント
血糖値スパイクを防ぐために、まず大切なのは食事の見直しです。
ただし、極端な糖質制限をすればよい、という単純な話ではありません。
続けられない方法は、長期的にはうまくいきません。
当院では、国家資格を持つ管理栄養士5名体制で、糖尿病や生活習慣病の患者さんの食事相談にも対応しています。
食事療法で大切なのは、「何を禁止するか」ではなく、「今の生活の中で、どこを変えると血糖値が上がりにくくなるか」を一緒に探すことです。
1. 甘い飲み物を見直す
血糖値スパイク対策で、まず見直したいのが飲み物です。
ジュース、スポーツドリンク、甘い缶コーヒー、砂糖入りカフェラテ、エナジードリンクなどは、血糖値を急に上げやすい飲み物です。
飲み物の糖分は、食べ物よりも早く吸収されやすく、満腹感も得にくいため、気づかないうちに糖分を多く摂ってしまいます。
「食事は気をつけています」という方でも、飲み物を確認すると血糖値が上がりやすい原因が見つかることがあります。
2. 炭水化物だけの食事を避ける
菓子パンだけ、うどんだけ、ラーメンだけ、おにぎりだけという食事は、血糖値が上がりやすくなります。
もちろん、炭水化物が悪いという意味ではありません。
問題は、炭水化物だけに偏ることです。
たんぱく質、野菜、海藻、きのこ類などを組み合わせることで、血糖値の上がり方を穏やかにしやすくなります。
3. 食べる順番を意識する
食事の最初に野菜やたんぱく質を食べ、その後に主食を食べることで、食後血糖の上昇を抑えやすくなることがあります。
例えば、先にサラダや味噌汁、豆腐、魚、肉、卵などを食べ、その後にごはんを食べるようなイメージです。
ただし、食べる順番だけですべて解決するわけではありません。
食事全体の量、主食の量、飲み物、間食、運動習慣も合わせて見直すことが大切です。
4. 夜遅い食事を軽くする
夜遅くに多く食べると、血糖値が下がりにくくなることがあります。
特に、夕食が遅い方、夕食後すぐ寝る方、夜食が多い方は注意が必要です。
夜遅くなる日は、主食を少し控えめにする、揚げ物を避ける、たんぱく質と野菜を中心にするなど、現実的に続けられる工夫が大切です。
血糖値スパイクを防ぐ運動のポイント
血糖値スパイク対策では、運動も非常に重要です。
運動というと、ジムに通ったり、長時間走ったりするイメージがあるかもしれません。
しかし、血糖値対策としては、まず「食後に少し動く」ことからで十分です。
食後10分歩くだけでも意味があります
食後に軽く歩くと、筋肉が血液中の糖を使いやすくなります。
その結果、食後血糖の上昇を抑えやすくなります。
食後すぐに激しい運動をする必要はありません。
- 食後に10分だけ歩く
- 家の中で片づけをする
- 階段を使う
- 軽いスクワットを数回行う
- かかと上げをする
このような小さな運動でも、血糖値対策としては意味があります。
「運動しなければ」と考えると負担になりますが、「食後に座りっぱなしを避ける」と考えると続けやすくなります。
血糖値スパイクが心配な人は睡眠も見直しましょう
血糖値は、食事と運動だけで決まるわけではありません。
睡眠不足やストレスも血糖値に関係します。
睡眠不足が続くと、食欲が増えたり、インスリンの効きが悪くなったり、血糖コントロールが乱れやすくなることがあります。
また、睡眠時無呼吸症候群がある方では、夜間の低酸素や睡眠の分断によって、血糖値や血圧、体重管理に悪影響を与えることがあります。
食後の眠気が強い方の中には、実は夜の睡眠の質が悪い方もいます。
いびきが強い、寝ても疲れが取れない、日中の眠気が強い方は、血糖値だけでなく睡眠時無呼吸症候群も確認した方がよい場合があります。
どんな人が医療機関で相談した方がよい?
次のような方は、一度、内科や糖尿病内科で相談することをおすすめします。
- 食後の眠気やだるさが強い
- 食後に集中力が落ちる
- 健診で血糖値やHbA1cを指摘された
- 家族に糖尿病の人がいる
- 脂肪肝や中性脂肪高値を指摘されている
- 甘い飲み物を毎日飲んでいる
- 食後の血糖値を確認してみたい
- リブレやCGMに興味がある
- 自己流の食事制限でうまくいかない
特に、健診でHbA1c 5.6%以上、空腹時血糖100mg/dL以上などを指摘されている方は、糖尿病予備軍や食後高血糖が隠れていることがあります。
また、空腹時血糖126mg/dL以上、随時血糖200mg/dL以上、HbA1c 6.5%以上などを指摘された場合は、糖尿病型の可能性があるため、早めの受診が大切です。(※2)
自己判断で「まだ大丈夫」と放置するよりも、早めに確認した方が、生活改善だけで対応できる可能性が高くなります。
よくある質問
Q1. 血糖値スパイクは健康診断でわかりますか?
健康診断の空腹時血糖値だけでは、食後の血糖上昇はわからないことがあります。
HbA1cが高めの場合は手がかりになりますが、血糖値の細かい変動までは見えにくいことがあります。
食後高血糖が心配な場合は、食後血糖、75g経口ブドウ糖負荷試験、CGMなどを医療機関で相談することがあります。
Q2. 食後に眠いだけで病院に行ってもよいですか?
もちろん相談して大丈夫です。
ただし、食後の眠気だけで糖尿病と決めつけることはできません。
血糖値、HbA1c、貧血、甲状腺、睡眠、ストレス、薬の影響などを含めて確認することが大切です。
Q3. 血糖値スパイクは薬で治すものですか?
必ず薬が必要とは限りません。
食事、飲み物、食べる順番、食後の運動、睡眠改善などで改善が期待できる場合もあります。
ただし、糖尿病型の数値が出ている場合やHbA1cが高い場合は、薬物治療が必要になることもあります。
大切なのは、自己判断ではなく、検査結果と生活背景をもとに医師と相談することです。
Q4. リブレを使えば血糖値スパイクはわかりますか?
リブレなどのCGMは、血糖値の動きを見える化するのに役立つことがあります。
食事や運動で血糖値がどう変わるかを知ることで、生活改善のヒントになります。
ただし、CGMの数値には誤差もあり、血液検査や医師の診断の代わりではありません。
使い方や解釈は医療機関で相談することをおすすめします。
まとめ
血糖値スパイクとは、食後に血糖値が急上昇し、その後大きく変動するような状態を指す表現です。
医学的には、食後高血糖や血糖変動として考えることが多く、糖尿病予備軍や糖尿病の早期発見につながる場合があります。
食後の眠気やだるさは、必ずしも血糖値スパイクだけが原因ではありません。
しかし、次のような方は注意が必要です。
- 食後の眠気やだるさが強い
- 健診で血糖値やHbA1cを指摘された
- 家族に糖尿病の人がいる
- 甘い飲み物や炭水化物中心の食事が多い
- 脂肪肝や中性脂肪高値を指摘されている
- 運動習慣が少ない
血糖値スパイク対策では、甘い飲み物を減らす、炭水化物だけの食事を避ける、食べる順番を意識する、食後に軽く動く、睡眠を整えることが大切です。
また、必要に応じて血糖値、HbA1c、食後血糖、75g経口ブドウ糖負荷試験、リブレ・CGMなどを活用することで、自分の血糖値の動きを把握しやすくなります。
「食後に眠いだけだから」と放置せず、血糖値が気になる方は一度ご相談ください。

食後の眠気・だるさ、血糖値スパイクが気になる方へ
血糖値スパイクは、空腹時血糖だけでは見えにくいことがあります。食後の眠気やだるさ、健診での血糖値・HbA1c指摘が気になる方は、早めに確認することで将来の糖尿病予防につながります。まずは糖尿病専用サイトで詳しく知り、必要な方は糖尿病外来でご相談ください。
健診結果をお持ちの方は、受診時にご持参ください。食後の眠気やだるさがある方は、食事内容や症状が出る時間帯もメモしておくと診療の参考になります。
関連ブログ






参考文献
- ※1 日本糖尿病学会 糖尿病診療ガイドライン2024 第2章 糖尿病治療の目標と指針 https://www.jds.or.jp/uploads/files/publications/gl2024/02.pdf
- ※2 日本糖尿病学会 糖尿病診療ガイドライン2024 第1章 糖尿病診断の指針 https://www.jds.or.jp/uploads/files/publications/gl2024/01.pdf
- ※3 Standl E, et al. Postprandial Hyperglycemia and Glycemic Variability. Diabetes Care. 2011. https://pmc.ncbi.nlm.nih.gov/articles/PMC3632148/
- ※4 International Diabetes Federation. Guideline for Management of PostMeal Glucose in Diabetes. 2011. https://international-diabetes-federation.s3.eu-west-1.amazonaws.com/media/uploads/2023/05/attachments-51.pdf
- ※5 American Diabetes Association. Standards of Care in Diabetes 2026. https://professional.diabetes.org/standards-of-care